Тот день для 45-летней Кармен Тарлтон начался как обычно: сначала неотложные дела, затем урок фортепиано, потом уборка по дому, ведь на следующий день она планировала отметить День святого Валентина, и в первый раз за долгое-долгое время – впервые после жестокого нападения, совершенного на нее пять лет назад, – она хотела бы встретиться со своим новым бойфрендом. Вдруг позвонил телефон, и врач обрадовал Кармен Тарлтон: поиски, длившиеся больше года, увенчались успехом, и врачи вроде бы смогли, наконец, подобрать ей новое лицо.
В тот же самый день более чем в 100 милях от дома Кармен Тарлтон – посреди пасторальных холмов Тетфорда в Вермонте – 30-летняя Маринда Райтер пролистывала в своей квартире старенький учебник по анатомии. Ее мать Шерил несколькими днями ранее впала в кому после обширного инсульта, что привело к полному прекращению работы головного мозга. И вот врачи местной больницы, которые решили делать Кармен Тарлтон операцию по трансплантации лица, задали Маринде Райтер несколько шокирующий для нее вопрос: даст ли Маринда согласие на передачу лица своей матери, Шерил, для трансплантации другому человеку? Взяв паузу для принятия окончательного решения, Маринда заперлась в домашнем кабинете и засела за учебник: поразительно, насколько же сложен человеческий организм – причудливое сплетение нервов и мышц, покрытое кожей. Одно лицо чего стоит! Маринда вдруг представила, как лицо ее собственной матери, уже лишенное жизни, вдруг оживет в ком-то другом.
А почти через сутки, 14 февраля 2013 года в 5 часов утра, Кармен Тарлтон оказалась в клинике «Бригам энд Вименс» в Бостоне, штат Массачусетс, где врачи готовились провести эксперимент, в ходе которого на обезображенное лицо Кармен планировалось пересадить лицо недавно умершей 56-летней Шерил Дэнелли-Райтер. Если операция пройдет удачно, то Тарлтон станет седьмым жителем США, которому сделают рискованную экспериментальную операцию по пересадке лица.
Первую в мире операцию по трансплантации лица сделали восемь лет назад, 27 ноября 2005 года. В ходе тончайшей 15-ти часовой операции, проведенной в Амьене (Франция), хирурги осуществили пересадку кожи, мышц, костей и кровеносных сосудов, взятых предварительно с донорского лица самоубийцы, на череп 38-летней женщины-реципиента Изабель Динуар (Dinoire). Лицо Изабель было обезображено ее собственной собакой после того, как женщина потеряла сознание из-за передозировки снотворного, желая, как полагают, свести счеты с жизнью.
После революционной операции по пересадке лица, которая очень широко освещалась в СМИ, вызвав ожесточенные споры по поводу моральной стороны вопроса, во всем мире трансплантация лица была осуществлена почти 30 пациентам. Подобные операции, без сомнения, являются одним из самых передовых достижений современной медицины, однако сама идея трансплантации, а также исследования, пытавшиеся воплотить эту мечту в жизнь, появилась почти 50 лет назад. «Это была моя мечта. На протяжении долгого времени это была мечта многих людей. Она всегда оставалась главной целью», – говорит доктор медицины Жан-Мишель Дюбернар, один из хирургов, осуществивших операцию по пересадке лица Изабель Динуар.
Начиная с 1965 года, Дюбернар в течение двух лет стажировался в клинике «Бригам энд Вименс» под руководством доктора Джозефа Мюррея– пластического хирурга-новатора, которому, как считается, первому удалось осуществить успешную трансплантацию органов человека и который стоял у истоков революционных изменений в области пересадки кожи и реконструкции лица [Дж.Э. Мюррей (1919 – 2012) – лауреат Нобелевской премии по медицине (1990) – прим.перев.]. Во время своего пребывания в Бостоне Дюбернару посчастливилось наблюдать, с каким энтузиазмом доктор Мюррей осуществлял операцию (как оказалось, удачную) одному из пациентов, летчику Чарльзу Вудсу, чье лицо было обезображено во время боевых действий во Второй мировой войне. «Он [Мюррей] мне сказал: “Разве это не потрясающий результат?” И я ему ответил: “Да, здорово! Но знаете, я тут подумал, что пересадка лица будет еще лучше”», – говорит Дюбернар, вспоминая о кожных лоскутках-трансплантатах, использованных для реконструкции лица Вудса.
В течение следующих четырех десятилетий исследователи медленно пытались подобраться к труднодостижимой цели, поставленной Дюбернаром. В результате более глубокого изучения иммунной системы человека были разработаны инновационные препараты, препятствующие процессу отторжения организмом донорской ткани. Ученые разработали уникальные микрохирургические методы, позволяющие оперировать на тончайших тканях человеческого организма. После того как пересадка почки и сердца стала обычной операцией, хирурги задались следующим вопросом, что было вполне логично: а можно ли пойти дальше и осуществлять на обширных участках пересадку имплантатов, состоящих одновременно из кожи, мышц, нервов и костей?
В 1998 году Дюбернар дал ответ на поставленный вопрос: команда хирургов под его руководством первой в мире успешно осуществила трансплантацию человеческой руки 48-летнему мужчине вместо ампутированной конечности. Именно эта операция явилась важной вехой в области хирургии, известной под названием «комбинированная аллотрансплантация ткани», после чего данная область начала бурно развиваться. Вскоре очень быстро хирурги в разных странах мира повторили успех Дюбернара: в промежутке между 1998 и 2005 годами (т.е. до того момента, когда в 2005 году была осуществлена первая в истории пересадка лица) восемнадцати пациентам трансплантировали руки; хирурги из нескольких стран мира, включая Испанию, США, Турцию, Китай и Великобританию, решили перейти к операции по пересадке лица, заложив собственный теоретический фундамент. И к тому моменту, когда Тарлтон оказалась на операционном столе, трансплантация была осуществлена более чем двум десяткам пациентов с разной степенью поражения лицевых тканей, начиная от рубцовых поражений и кончая потерей отдельных частей лица; накопленный врачами опыт еще больше продвинул медицину вперед.
Судьба Тарлтон столь же уникальна в своей трагичности, как и у многих других пациентов до нее. Летом 2007 года она стала жертвой жестокого нападения, совершенного на нее бывшим мужем Гербертом Роджерсом. Он ворвался ночью к ней в дом, прихватив бейсбольную биту и бутылку промышленной щелочи. Преступник пустил в ход оба эти страшные орудия и остановился лишь после того, как, по словам из одного из врачей, нанес Кармен Тарлтон «самые ужасные увечья, которые может получить человек».
Лишь в сентябре того же года, спустя три месяца, Тарлтон вышла из комы. Ее тело, изуродованное тяжелейшими химическими ожогами, было все перебинтовано и покрыто кожными лоскутками-имплантатами – одни были взяты с трупов, остальные – с ее собственных ног. Она лишилась век и левого уха. Она не могла ни мигать, ни улыбаться, ни дышать через нос.
Когда она находилась в состоянии комы, врачи провели 38 операций, чтобы спасти то, что еще можно было спасти. И в течение пяти лет Кармен Тарлтон сделали еще 17 операций, в том числе ей имплантировали синтетическую роговицу, в результате чего зрение одного из глаз, в конце концов, частично восстановилось. Но, несмотря на все усилия врачей, восстановление здоровья Тарлтон все же затормозилось – традиционные хирургические методы не всесильны; врачи решили, что такие функции лица, как мимика, чувствительность и т.д., вряд ли когда-нибудь восстановятся. Словом, ни у кого не оставалось никаких сомнений: лицо Кармен никогда не будет выглядеть как раньше. «Я забыла, что значит быть привлекательной, – говорит она. – Мне пришлось признать, что я всегда буду выглядеть так, и мне придется с этим смириться».
Но как только Кармен Тарлтон с этим смирилась, тут же появилась перспектива пересадки лица. В декабре 2011 года Кармен получила неожиданное предложение от доктора Богдана Помахача из клиники «Бригам энд Вименс», расположенной в Бостоне. К тому моменту он уже провел первую в США удачную операцию по полной трансплантации лица, и поэтому задал вопрос, не хочет ли Тарлтон, чтобы и ей сделали такую же операцию.
Но все оказалось не так-то просто. Чтобы Кармен допустили к операции по пересадке лица, ей нужно было несколько раз на протяжении нескольких месяцев по два часа добираться из своего дома в штате Вермонт до Бостона, чтобы проходить интенсивное медицинское обследование. Врачи должны были быть уверены в том, что иммунная система пациентки выдержит операцию. Кроме того, медики должны были определить состояние кровеносных сосудов, нервных волокон и мышц головы; команде психологов необходимо было оценить психическое здоровье Тарлтон и прочность психологической поддержки со стороны родственников, друзей и знакомых. Ожидалось, что операция будет очень сложной и рискованной, а процесс реабилитации – долгим. Но «плюсы» явно перевешивали, поскольку в результате операции жизнь пациентки радикально изменится к лучшему – ее веки снова смогут двигаться, а рот окажется способен целовать.
Через несколько месяцев после звонка доктора Помахача Тарлтон преодолела последний барьер и стала ожидать операцию, а врачи занялись поисками подходящего донора, при этом должны соблюдаться следующие критерии: мозг донора должен быть мертв без всякой перспективы на восстановление, в тканях должно наблюдаться хорошее кровенаполнение и присутствовать питательные вещества, донорский материал должен совпадать с цветом и структурой кожи Тарлтон, а донор должен быть одного с ней возраста и пола. На поиски донора, которым впоследствии оказалась Шерил, ушло 14 месяцев.
В США есть всего пять медицинских учреждений – клиника «Бригам энд Вименс», Кливлендская клиника (Cleveland Clinic), Калифорнийский университет в Лос-Анджелесе (UCLA), Мэрилендский университет и Университет Джона Хопкинса – в которых в настоящее время врачи либо выполняют операции по трансплантации лица, либо активно набирают первых пациентов. В этих клиниках операции по трансплантации уже давно перешли в разряд приоритетных. «Если б вы только знали, сколько работы предстоит сделать в разных научных областях! Вы даже не представляете», – говорит доктор Коди Азари, возглавляющий исследования в области восстановительной трансплантации в Калифорнийском университете.
При каждом из перечисленных выше медицинских учреждений созданы специальные центры трансплантации лица, содействующие этой бурно развивающейся области медицины, чтобы доказать, что такие операции вполне возможны. С этой целью, прежде чем осуществлять клинические испытания на людях, медики провели десятки опытов на животных (пересаживали лица обезьян-доноров другим обезьянам-реципиентам), а также на человеческих трупах. Поначалу система реестров донорских органов была развита слабо, и эта ситуация сохранялась еще в течение четырех лет после того как в 2004 году первое медучреждение США, Кливлендская клиника, получила разрешение на проведение операций по трансплантации. Возникла еще одна проблема – финансирование: каждая операция по трансплантации стоит около 350 тысяч долларов, и при этом ни одна из них не покрывается за счет средств индивидуального страхования.
И здесь на сцене появился Пентагон: в 2008 году, после того, как хирурги в клинике Кливленда просуммировали все расходы, связанные с первой операцией по пересадке лица, военное ведомство выделило шесть миллионов долларов на финансирование двух клинических испытаний (одна часть была направлена в Кливлендскую клинику, а другая – в «Бригам энд Вименс») с целью увеличить количество таких операций. «Наша заинтересованность обусловлена возрастанием числа ранений военнослужащих, – говорит полковник Джон Шерер, директор клинической и реабилитационной медицинской программы Пентагона. – Но, думаю, многие согласятся с тем, что выгоды от таких операций выходят далеко за пределы военного ведомства».
В самом деле, операция по пересадке лица в буквальном смысле кардинально меняет жизнь пациентов. И многим американцам такая операция уже была сделана. Вот лишь два имени: Джеймс Маки, который получил ожог, упав в метро на «третий» электрифицированный рельс на станции «Бостон», и Конни Кальп, которая едва не умерла после того, как ее муж выстрелил ей в лицо. Всем этим пациентам до пересадки лица уже были сделаны десятки операций, оказавшихся безуспешными. «Другого способа спасти этих людей не существует, – говорит доктор Азари. – Эти пациенты всего лишь хотят, чтобы их лица приобрели основные функции, присущие прочим людям. Они просто хотят быть среди других людей».
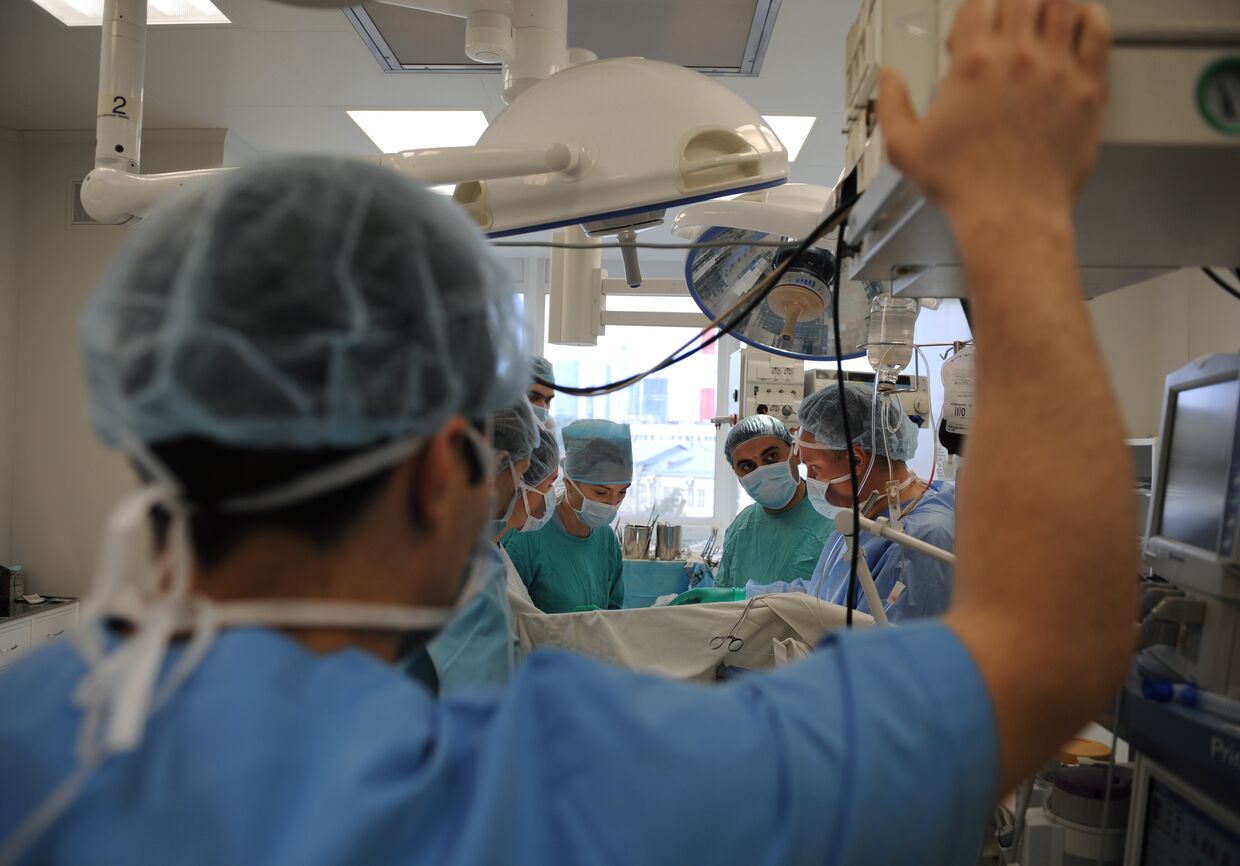
Трансплантация лица остается пока что экспериментальной операцией, тем не менее, хирургам уже удалось выработать относительно последовательную методику ее осуществления. Суть ее такова: пациенты проходят медосмотр, после которого принимается решение об операции; затем бригада хирургов (она обычно насчитывает от восьми до 12 специалистов, не считая нескольких десятков человек вспомогательного персонала) создает с помощью 3D-моделирования компьютерный образ лица пациента, а также расписывает план самой операции по трансплантации. По словам доктора Азари, хирурги осуществляют эту операцию на донорских трупах до тех пор, «пока не научатся оперировать, как говорится, с закрытыми глазами». По словам Азари, эти операции крайне сложны и длятся очень долго, в интервале от 15 до 36 часов. «Здесь важен буквально каждый этап», – добавляет Азари.
Фамилию пациента вносят в донорский реестр только по завершении подготовительного этапа, до тех пор, пока хирурги не найдут подходящего донора, и у них не появится уверенность в том, что они способны провести операцию за несколько часов. После того, как донор найден, все пути назад закрыты. После этого в течение дня пациент должен прибыть в клинику, где его помещают в операционную – она соединена со второй операционной, в которой уже лежит тело донора. И вот две команды хирургов параллельно начинают операцию: одна группа тщательно удаляет лицо донора вместе со всеми необходимыми элементами, а другая в это время снимает поврежденные слои кожной ткани с лица пациента. «Мы получаем то, что в общих чертах можно назвать маской лица донора, которую переносим в операционную, где лежит реципиент», – говорит доктор медицины Мария Семенова, которая руководит программой по пересадке лица в Кливлендской клинике. Дальше следует самый ответственный этап: хирургам необходимо очень быстро соединить артерии и вены маски донора с кровеносными сосудами пациента. Если все пройдет успешно, то бледного цвета маска порозовеет от притекающей крови. «Исход операции не известен до тех пор, пока мы не увидим, что кровь действительно питает ткань донорской маски. Только этим способом можно понять, ожило пересаженное лицо или нет и судить о результате операции», – говорит доктор Семенова.
После подсоединения сосудов реципиента к пересаженному донорскому лицу хирурги начинают тщательно соединять сложную сеть из нервов и мышц, имеющих жизненно важное значение для восстановления таких двигательных функций маски, как движение век и дыхание, а затем наступает последний этап операции: имплантация самой маски и ее непосредственное крепление на черепе пациента.
Да, операция рискованная, особенно возрастает риск во время хирургической обработки и соединения мышц, нервов и кровеносных сосудов. Одно неудачное движение скальпеля, и пациент никогда в будущем не сможет ни улыбаться, ни мигать. Но опасность и неопределенность возрастает и после завершения операции, ведь тут появляются следующие вопросы: сможет ли тело пациента принять пересаженные ткани или станет их отторгать? Сможет ли психика пациента выдержать потрясение после радикального изменения внешности после операции?
В случае Кармен Тарлтон самым опасным последствием оказалась реакция иммунной системы, стремившейся отторгнуть донорскую ткань. Дело в том, что после многократных операций по пересадке кожи и переливаний крови, тело Тарлтон выработало множество антител – иммунных белков, которые сопротивляются остальным донорским тканям. Поскольку иммунная система Кармен стала отторгать практически любую чужеродную ткань, врачи с трудом нашли подходящего донора. «Она [Тарлтон] подвергалась воздействию со стороны большого количества других донорских материалов, именно поэтому ее организм так легко отторгает чужеродные ткани, – говорит доктор Помахач. – Мы знали, что нам предстоит тяжелая битва ... но мы решили попробовать».
Лучше всего для Тарлтон подходило подобранное врачами лицо Шерил, но и здесь возникли проблемы: организм Тарлтон уже стал вырабатывать некоторые основные виды белков, которые вполне способны отторгать пересаженную донорскую ткань. По мнению доктора Помахача, вероятность неудачного исхода операции не превосходит 20%. В случае неудачного исхода врачам придется заново удалить пересаженную ткань, и у Тарлтон так и останется изуродованное лицо, каким оно было до операции.
И действительно, вскоре после операции на лице Тарлтон, организм женщины стал сопротивляться, установив надежный защитный барьер. В течение шести недель врачи интенсивно вводили в организм Кармен большие дозы иммунодепрессантов, повышавших риск летального исхода, пока, наконец, с помощью этих препаратов не удалось обуздать иммунную систему пациентки.
Но этот период неустойчивости, к счастью, закончился. С тех пор прошло два месяца, и Тарлтон с оптимизмом взглянула в будущее: специалисты заново учили ее говорить и приобретать элементарные бытовые навыки. К настоящему моменту Кармен уже способна сжимать губы, двигаться с большей легкостью и говорить более четко, чего она не могла делать в течение шести лет. «C каждой неделей я чувствую себя все лучше и лучше. Я способна сделать немного больше, могу лучше произносить слова. Я очень рада», – говорит женщина.
Теоретически последствия лицевых трансплантаций были очевидны еще до первой операции; каждому новому пациенту приходится сталкиваться со своими физиологическими и психологическими проблемами.
По мнению врачей, результаты операций по пересадке лица до сих пор считались чудом. Сейчас пациенты могут надеяться, что со временем восстановятся до 80% мимических функций: те, кого кормили через трубку, теперь могут обедать, пользуясь ножом и вилкой; те, кто не мог разборчиво говорить, теперь снова могут отчетливее произносить слова; благодаря передовым методам хирургии вообще можно научить человека делать такие, казалось бы, простые вещи – улыбаться, целоваться, дышать.
Но достичь таких результатов очень непросто. Каждому пациенту, которому делают операцию по пересадке лица, придется всю оставшуюся жизнь глотать коктейль из иммунодепрессантов – а это неизбежное зло. Эти вещества должны подавлять иммунную систему человека, поскольку она отторгает чужеродные ткани, из которых состоит донорское лицо. Иммунодепрессанты совсем не безобидны: они дают повышенный риск осложнения, в том числе инфекций, вызываемых условно-патогенными микроорганизмами, а также некоторых видов рака и почечной недостаточности. «Они напоминают слона в посудной лавке. И эти мысли меня постоянно беспокоят, – говорит доктор Азари. – Получается, что мы берем здорового человека [если не считать увечья лица] и даем ему вредное для здоровья лекарство».
Однако моральная проблема является самой серьезной проблемой, возникающей после операции по пересадке лица. Так, если осуществляется пересадка других органов (не лица), то пациенты стоят перед дилеммой: либо согласиться на трансплантацию нового органа и принимать большое количество иммунодепрессантов всю оставшуюся жизнь, либо умереть. Но операция по пересадке лица не имеет целью спасти жизнь человека, за исключением операции, которую сделали в Польше в начале прошлого года, что вновь ставит моральный вопрос в центр внимания [имеется в виду первая в Польше операция по пересадки лица мужчине, проведенная в 2013 г. – прим.перев.]. «Человек может оставаться живым и без лица, – говорит Азари. – Но будет ли такая жизнь так же полноценна, как и жизнь обычного человека? Я в этом сомневаюсь».
В настоящий момент ученые наблюдают за небольшой группой пациентов, которым было трансплантировано лицо, и пытаются понять, насколько иммунодепрессанты влияют на продолжительность их жизни и состояние здоровья. Медики уверены, что любые «минусы» операции перевешиваются «плюсами». «Пациенты готовы идти на риск, чтобы сделать свою жизнь чуть лучше, – говорит доктор Помахач. – Как мы убедились, им действительно становится значительно лучше. Даже если и возникнут опасные побочные эффекты ... нет никаких сомнений, что здесь больше надуманных страхов, чем действительных проблем».
Однако если говорить о качестве жизни, то психиатры, действительно, на протяжении долгого времени высказывают сомнения по поводу потенциальных последствий операций по пересадке лица. «Они наносят сильный удар [по психике], – говорит Карла Блюм, доктор философии и автор книги “Чужое лицо в зеркале: идентичность и трансплантация лица как новое направление в науке”. – В операционную входят обезображенные люди, жертвы, и вот после операции их идентичность внезапно радикально изменяется».
В частности, было установлено, что психологические осложнения после пересадки лица связаны с тем, что пациент получает совсем другое донорское лицо: отныне человек уже не похож на самого себя, каким он был раньше. К тому же, он не будет похож и на донора, чье лицо он получил. Возникает вопрос: как он будет привыкать к своему новому облику? Как примирить тот образ, который пациент раньше постоянно видел в зеркале, и новый образ, который принадлежал другому человеку, а теперь станет его собственным?
До некоторой степени помочь пациентам решить эти проблемы поможет психологическая помощь: в течение нескольких месяцев после операции с пациентами занимаются психиатры. Эти занятия являются частью методики проведения операции по трансплантации лица. Медики утверждают, что преждевременные опасения по поводу так называемого «сдвига идентичности» (когда пациент считает, что пересаженное ему лицо является не его собственным лицом, а все еще принадлежит донору) были в значительной степени необоснованными. Вероятность того, что пациент примет новое лицо как свое собственное, достаточно велика, поскольку новое, трансплантированное лицо пациента представляет собой нечто вроде гибрида, помеси «своего» и «чужого», а внешность уже итак была сильно обезображена до трансплантации. Сказанное, однако, не означает, что медики ясно понимают, что именно испытывают пациенты, которым пересадили лицо. Нет у них ясного представления и о том, как им помочь жить всю оставшуюся жизнь после операции.
После операции Тарлтон вернулась в Вермонт в свой уютный дом. Глядя на нее, как-то забываешь о том, что люди с трансплантированными лицами испытывают какие-либо проблемы после операции. Ведь на самом деле образ жизни Кармен ничем не отличается от нашего.
Судя по всему, она так и останется на всю жизнь слепой. Но все же Кармен пытается воспользоваться новыми возможностями, которые дает ей новое лицо. К тому же, у нее появился мужчина, с которым она отметила День святого Валентина всего через несколько недель после операции. Своего бывшего мужа она простила и поведала свою историю, выступая с лекциями и написав книгу «Обожженная, ослепленная и благословленная». Неожиданно для себя Кармен обрела близкого человека на всю оставшуюся жизнь – Маринду Райтер, у которой внезапно скончалась мать, благодаря чему Кармен Тарлтон получила новую жизнь. «Я уважаю права ее родственников, их право на скорбь ... но теперь я действительно хочу знать о [Шерил] как можно больше, – заявила Тарлтон, впервые встретившись с Райтер в апреле. – Маринда была восхитительна, тактична и дружелюбно настроена».
Семья донора и Кармен регулярно общаются по телефону. Этот случай необычен, поскольку до сих пор семьи доноров, как правило, стремились сохранять анонимность, либо держать значительную дистанцию по отношению к реципиенту, которому пересадили лицо близкого человека. Но для Тарлтон и Райтер воскрешение лица Шерил оказалось большим подарком. «Это просто замечательно, что донорские органы, особенно лицо, переходят другим людям, – говорит Райтер. – Мне никак не верится, что я могу теперь просто поехать в Вермонт и поцеловать мою маму».
пароля
пароля
правил комментирования материалов
Факт регистрации пользователя на сайтах РИА Новости обозначает его согласие с данными правилами.
Пользователь обязуется своими действиями не нарушать действующее законодательство Российской Федерации.
Пользователь обязуется высказываться уважительно по отношению к другим участникам дискуссии, читателям и лицам, фигурирующим в материалах.
Публикуются комментарии только на русском языке.
Комментарии пользователей размещаются без предварительного редактирования.
Комментарий пользователя может быть подвергнут редактированию или заблокирован в процессе размещения, если он:
- пропагандирует ненависть, дискриминацию по расовому, этническому, половому, религиозному, социальному признакам, содержит оскорбления, угрозы в адрес других пользователей, конкретных лиц или организаций, ущемляет права меньшинств, нарушает права несовершеннолетних, причиняет им вред в любой форме;
- призывает к насильственному изменению конституционного строя Российской Федерации
- порочит честь и достоинство других лиц или подрывает их деловую репутацию;
- распространяет персональные данные третьих лиц без их согласия;
- преследует коммерческие цели, содержит спам, рекламную информацию или ссылки на другие сетевые ресурсы, содержащие такую информацию;
- имеет непристойное содержание, содержит нецензурную лексику и её производные;
- является частью акции, при которой поступает большое количество комментариев с идентичным или схожим содержанием («флешмоб»);
- автор злоупотребляет написанием большого количества малосодержательных сообщений («флуд»);
- смысл текста трудно или невозможно уловить;
- текст написан по-русски с использованием латиницы;
- текст целиком или преимущественно набран заглавными буквами;
- текст не разбит на предложения.
В случае трехкратного нарушения правил комментирования пользователи будут переводиться в группу предварительного редактирования сроком на одну неделю.
При многократном нарушении правил комментирования возможность пользователя оставлять комментарии может быть заблокирована.
Пожалуйста, пишите грамотно – комментарии, в которых проявляется неуважение к русскому языку, намеренное пренебрежение его правилами и нормами, могут блокироваться вне зависимости от содержания.